Sangramentos 2ª metade Flashcards
(82 cards)
GO: Sangramentos 2ª metade
Causas de sangramento na 2ª metade da gravidez? (3)
- Descolamento prematuro de placenta (DPP);
- Placenta prévia;
- Roturas.
GO: Sangramentos 2ª metade
Descolamento prematuro de placenta (DPP), por definição, ocorre após…
20 semanas.
GO: Sangramentos 2ª metade
Descolamento prematuro de placenta (DPP)
Classificação? (4)
- Grau 0: assintomático;
- Grau I: leve;
- Grau II: intermediário;
- Grau III: grave (IIIA → sem coagulopatia / IIIB → com coagulopatia).
GO: Sangramentos 2ª metade
DPP
Classificação: grau 0?
Assintomático.
GO: Sangramentos 2ª metade
DPP
Classificação: grau I?
Leve.
GO: Sangramentos 2ª metade
DPP
Classificação: grau II?
Intermediário.
GO: Sangramentos 2ª metade
DPP
Classificação: grau III?
Grave.
(IIIA → sem coagulopatia / IIIB → com coagulopatia)
GO: Sangramentos 2ª metade
O principal fator de risco para DPP é…
HAS.

GO: Sangramentos 2ª metade
DPP
Fatores de risco? (6)
TÁ COm DPP
- Trauma;
- Anos (> 35 anos);
- Corioamnionite;
- Drogas (cocaína e tabagismo);
- Polidramia e gemelar (distensão uterina);
- Pressão alta (HAS) = principal fator de risco.
GO: Sangramentos 2ª metade
DPP
Fisiopatologia?

GO: Sangramentos 2ª metade
DPP
Clínica? (8)
- Dor abdominal;
- Sangramento súbito;
- HAS;
- Hipertonia uterina (“útero lenhoso”);
- Sofrimento fetal agudo;
- Hemoâmnio;
- Hemorragia oculta;
- CIVD.

GO: Sangramentos 2ª metade
V ou F?
A “bolsa tensa” ao toque vaginal é um achado indireto de hipertonia uterina.
Verdadeiro.
GO: Sangramentos 2ª metade
No DPP, o sofrimento fetal ocorre por ______ (aumento/redução) da superfície placentária funcional, além de ______ (aumento/redução) da perfusão uterina devido à hipertonia.
Redução; redução.
GO: Sangramentos 2ª metade
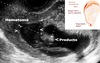
DPP
Principal achado ultrassonográfico?
Hematoma retroplacentário.
GO: Sangramentos 2ª metade
DPP
Caracterize o sangramento. (2)
- Sangue escuro (hematoma);
- Oculto em 20% dos casos.

GO: Sangramentos 2ª metade
DPP
Diagnóstico?
Clínico.
USG não é sensível para visualizar o coágulo retroplacentário e o tempo necessário aumenta a mortalidade fetal.
GO: Sangramentos 2ª metade
DPP
O que é determinante na conduta?
Avaliar se feto vivo ou morto.
GO: Sangramentos 2ª metade
DPP
Primeira conduta independente da vitalidade fetal?
Amniotomia (sempre).
- ↓Velocidade de descolamento;
- ↓Pressão no hematoma;
- ↓Infiltração miometrial;
- ↓Tromboplastina para a mãe (↓CIVD).

GO: Sangramentos 2ª metade
DPP com feto vivo
Conduta?
Parto.
- Via + rápida: cesariana (maioria).
- Se iminente: parto vaginal.
GO: Sangramentos 2ª metade
DPP com feto morto
Conduta?
Parto vaginal.
(se demorar: cesariana)
GO: Sangramentos 2ª metade
V ou F?
No DPP com feto vivo deve-se tentar o parto vaginal para evitar cesárea em uma gestante com possibilidade de CIVD.
Falso.
No DPP com feto morto deve-se tentar o parto vaginal para evitar cesárea em uma gestante com possibilidade de CIVD.
GO: Sangramentos 2ª metade
DPP com feto morto
Sinônimo?
DPP grave.
GO: Sangramentos 2ª metade
DPP
Complicações? (3)
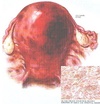
- Útero de Couvelaire;
- Síndrome de Sheehan;
- CIVD.
GO: Sangramentos 2ª metade
Útero de Couvelaire
Infiltração sanguínea miometrial, com desorganização de fibras musculares e atonia/hipotonia uterina.